Healthcare Quarterly
Growing a Healthy Ecosystem for Patient and Citizen Partnerships
Antoine Boivin, Vincent Dumez, Carol Fancott and Audrey L’Espérance
Abstract
Patient and citizen engagement is taking root in a number of healthcare organizations. These initiatives show promising results but require a supportive environment to bring systemic and sustainable impacts. In this synthesis article, we propose an ecosystemic perspective on engagement in health, outlining key elements at the individual, organizational and systemic levels supporting reciprocal and effective relationships among all partners to provide conditions for the co-production of health and care. We argue that growing a healthy engagement ecosystem requires: (1) building local and national “hubs” to facilitate learning and capacity building across engagement domains, populations and contexts; (2) supporting reciprocal partnerships based on co-leadership; and (3) strengthening capacities for research, evaluation and co-training of all partners to support reflective engagement practices that bring about effective change.
Version française
Introduction
Patient engagement is taking root in a number of healthcare organizations across Canada and internationally. Local expertise is growing, as well as understanding of key elements facilitating the creation of engagement-capable organizations at the local level. These pilot engagement projects and organizations show promising results but will require a supportive environment to bring systemic and sustainable impacts on healthcare.
As a synthesis article for this Special Issue of Healthcare Quarterly, we propose an ecosystemic perspective on patient and citizen engagement in health, outlining key elements at the individual, organizational and systemic levels supporting reciprocal engagement relationships between patients, clinicians, citizens and health system leaders. Rooted in the idea that healthcare is a human, relationship-based activity, partnership is a condition for the co-production of health and care. Using examples from articles included in this Special Issue, we illustrate support elements at all levels of the healthcare ecosystem for building effective partnerships in healthcare improvement.
An Ecosystemic, Reciprocal Perspective on Patient and Citizen Engagement Relationships
Ecosystems are communities of individuals interacting with their environment (Gurevitch et al. 2002: 522). Ecosystems are “holonic structures”: they are made of entities that are a whole and a part of a larger system at the same time (e.g., atoms, cells, organisms, planet), with the levels dynamically interacting with one another (Koestler 1967: 48). In healthcare, individuals are embedded within the healthcare organizations and systems they interact with (Mella and Gazzola 2017). An ecosystemic perspective on patient and citizen engagement reminds us that healthcare, in its essence, is about relationships between people. This perspective also highlights the idea that these relationships interact with and are influenced by their environment (e.g., communities, economic and political environments, healthcare organizations and systems) (Figure 1).
FIGURE 1. An ecosystemic, reciprocal perspective on patient and citizen engagement relationships
A reciprocal perspective on engagement highlights the idea that patients and citizens are not only engaged by health professionals (who set the goals and decide who is going to be engaged or not). This perspective suggests that patients and citizens can also take the leadership of engaging as full partners with clinicians, researchers and decision-makers, sharing with them the responsibility of individual and collective health choices (Boivin et al. 2018). This reciprocal approach to engagement is foundational to the idea that health is co-produced by patients and citizens (being recognized as caregivers for themselves and others) (Barr et al. 2003).
Engagement Support Elements at the Individual, Organizational and Systemic Levels
The articles included in this Special Issue illustrate a number of key elements at the individual, organizational and systemic levels that support (or hinder) effective and reciprocal engagement between patients, clinicians, citizens and health system leaders (Table 1).
TABLE 1. Examples of engagement support elements at the individual, organizational and systemic levels
| Engagement support levels | Engagement support elements |
| Individual level |
|
| Organizational level |
|
| Systemic level |
|
At the individual level, all partners need to uncover and develop their competencies, skills and resources, allowing them to engage in productive relationships with individuals who have different interests, knowledge and perspectives. This includes understanding that each individual brings valuable and complementary expertise (e.g., experience-based knowledge of living with an illness as a patient, the diagnostic skills and clinical experience of health professionals, the research methods of a scientist, the management experience of a system leader) (Flora 2013). Working in partnership also requires cross-cultural skills, including the ability to see problems from multiple perspectives, to deal with uncertainty and to share leadership and power (Kahane 2017). Connection to relevant peers (e.g., connecting patient partners to a broader community of peers) as well as mentorship with engagement experience (e.g., experienced patients, clinicians and managers with partnership experience) can also help build individual capacity to engage more effectively (Boivin et al. 2014). In this issue, articles by Rowland and colleagues and Canfield underline the broad varieties of roles that patients can play in the healthcare system: for example, planning, designing, advising, surveying, evaluating, recruiting and training. Increasingly, organizations ask patients and family members not only to be a “voice around the table” but to take on leadership roles (Canfield 2018; Rowland et al. 2018). In this context, enlisting and preparing patients and families are paramount. Recruitment starts with a defined mandate and modes of engagement, as well as rigorously clear roles and responsibilities for patients and the professionals with whom they will be partnering. The capacity and space to better define these roles and responsibilities are increasing, with the realization that forms of knowledge can be complementary and expertise is not strictly reserved to professionals. Patients and family members can act as knowledge brokers, connecting and translating knowledge across communities in the healthcare ecosystem, but can also redefine priorities by bringing pragmatic solutions to healthcare system challenges (Pomey et al. 2018).
As highlighted in a number of articles in this Special Issue, organizations can create conditions that facilitate (or hinder) effective engagement relationships between patients, clinicians and health system leaders. Drawing on the concept of “engagement-capable environments,” a number of authors outline institutional structures that can support effective engagement practices, including recruitment capacities (e.g., patient and clinician partners’ competency frameworks, local experts in partners’ recruitment and matching, development of patient partners’ databases) and the ability to co-train patients and their partners to work effectively together. Productive conflict is a normal aspect of partnership building (Jagosh et al. 2015); local conflict resolution and mediation capacities are also important organizational structures. O’Connor and colleagues highlight the importance of leaders and “champions” at different levels of an organization to establish the relevant infrastructure and promote a shift in attitudes and culture favourable for engagement. (O’Connor et al. 2018). Strategic positioning and good communication go hand in hand with methodological support structures. Local leaders are also important for promoting adaptation of the work environment to reduce barriers to engagement of vulnerable groups. Recognition of partners also goes further than mere acknowledgement but can be entrenched in recognized institutional status and fair and equitable compensation (Canfield 2018). The development of a shared infrastructure for recruitment, training and mentoring throughout the engagement cycle is also important. The experience of Quebec’s local and regional healthcare organizations demonstrates that healthcare organizations need to be agile and responsive to building these engagement infrastructures in a way that is adaptable to local contexts (Pomey et al. 2018).
Evaluation is another vital mechanism for organizations to stay agile and build learning environments for engagement. Abelson et al. (2018) show that evaluation is not a separate activity and can help individuals, teams and organizations to reflect on their relationship and learn how to better engage with one another, using a growing set of evaluation tools and methods. Evaluation not only helps organizations better communicate the relevance and effectiveness of patient and public engagement but also strengthens the working relationship of patients and health professionals and enhances their ability to initiate significant and productive projects. Building and promoting an applicable evaluation program assist engagement planning and monitoring as well as support ethical and equitable engagement practices.
These organizational infrastructures are not static and separate from one another. Faber et al. (2018) provide an illustration of healthcare organizations as “living organisms” when it comes to the adoption, implementation and transformation of engagement practices. Their article suggests that champions and early adopters, both at the “top” and “bottom” of the organization, can support engagement initiatives that will influence the culture, engagement, infrastructure development and identity of an organization (even becoming a “marketing trademark” for the institution). Faber et al. also show that the movement toward engagement is not irreversible and can be challenged and pushed back, especially when it touches “core” or sensitive activities such as the audit and feedback of professional practice.
Finally, systemic factors can influence (and be influenced by) engagement practices at the organizational and individual levels. A core systemic-level element of an engagement support ecosystem is the notion of “engagement hubs,” which are dedicated institutions, spaces and activities facilitating cross-learning across engagement organizations, leaders, methods and populations. Hubs are important because engagement practices occur in a variety of contexts that do not naturally interact with one another (e.g., engagement in individual care, research, education, policy and priority setting) but face common methodological questions and challenges (e.g., recruitment strategy, defining and measuring success, dealing with power imbalance) that benefit from the sharing of experiences and expertise.
Fancott’s (2018) article describes how the Canadian Foundation for Healthcare Improvement (CFHI) acted in recent years as a national hub for patient engagement in quality improvement across different healthcare organizations in Canada. By supporting engagement collaboratives, pilot projects and communities of practices across healthcare organizations and engagement leaders, CFHI acted as a catalyst for capacity development at the individual, organizational and systemic levels. The CFHI example also illustrates two-way interactions between the systemic, organizational and individual levels: whereas national organizations such as CFHI can support local healthcare institutions and teams with common resources and networking opportunities, local
76 Healthcare Quarterly Vol.21 Special Issue 2018 leaders can shape national dialogues with concrete case studies, examples, tools and lessons learned. This shows that engagement communities are not functioning as hierarchical systems (e.g., with the national level driving local initiatives) but as holarchical systems (with two-way interactions between local initiatives and systemic support structures). This has important policy implications for the future of patient and citizen engagement in Canada, which will require continued leadership at all healthcare system levels, including national and provincial governments working collaboratively with local healthcare institutions and leaders.
Teare and Keller’s (2018) example from Saskatchewan illustrates a different kind of engagement hub (at the provincial level), building a common infrastructure across two engagement domains (research and quality improvement) to facilitate cross-learning and resource sharing. By embedding its SUPPORT Unit for patient-oriented research (with a dedicated mandate for patient engagement in research) inside the Saskatchewan Health Quality Council (with existing expertise on patient engagement in quality improvement), Saskatchewan capitalized on existing engagement resources (e.g., recruitment material and training) to strengthen the transformational potential of engagement practices. The Centre of Excellence on Partnership with Patients and the Public (ceppp.ca) provides another example of engagement hub organization, bridging engagement science and practice across multiple domains (research, care, education and community) working at different levels of the healthcare system (local, provincial, national and international).
All of these examples show the complexities of the emerging engagement ecosystem in Canada, with “root” organizations building engagement expertise within a specific context and population (e.g., local healthcare organizations or research institutions embedding engagement practices in their own programs and population) and “bridge” organizations acting as hubs to facilitate cross-learning across engagement methods, populations and contexts.
As shown in a number of articles in this issue, the Canadian patient and citizen engagement community faces a number of common challenges that can be addressed through international and national collaborative approaches. For example, many healthcare organizations are now equipped with dedicated staff to help recruit patient partners in quality improvement activities, as well as basic indicators to track activities and short-term outcomes. However, many are still struggling with common fundamental questions that can only be partially answered locally (e.g., long-term impacts, comparative effectiveness of different engagement methods, validated monitoring tools to avoid tokenistic engagement). Policy makers need to recognize the need for dedicated engagement science funding, support and infrastructure to further advance methods and practice. In a sense, the challenge in balancing support for engagement practice implementation and support for engagement science is similar to that faced by other “horizontal” activities in healthcare (e.g., quality improvement, implementation science, knowledge translation science) and finds an echo in the international literature on patient and public engagement (Carman et al. 2013; Frank et al. 2015; Tritter and McCallum 2006).
Conclusion
Although patient engagement is taking root in a number of healthcare organizations across Canada, teams get to understand not only how their environments are conducive to engaging patients and family members but also how they can constrain their ability to fully engage with them. A healthy ecosystem is needed to sustain effective relationships between patients, clinicians, citizens, and health system leaders. A growing body of evidence points toward key engagement support elements at the individual, organizational and systemic levels. Within the Canadian context, critical elements to strengthen this ecosystem include: (1) building local, provincial and national “hubs” to facilitate cross-learning and capacity building across engagement domains, populations and contexts; (2) supporting reciprocal partnerships based on co-leadership (balancing “inside” engagement of patients by professionals with “outside” engagement of professionals by patients and citizens); and (3) strengthening capacities for research, evaluation and co-training of all partners to support reflective engagement practices that bring about effective change. Rooted in the idea that healthcare is, at its core, a human activity based on relationships, creating a supportive ecosystem for patient and citizen partnerships is a precondition for the co-production of health and care.
PERSPECTIVES D’AVENIR
Cultiver un écosystème favorable aux partenariats avec le patient et le citoyen
Résumé
L’engagement des patients et des citoyens s’implante dans de nombreux organismes de soins de santé. Ces initiatives donnent des résultats prometteurs, mais exigent un environnement favorable pour que leur impact soit systémique et pérenne. Dans cet article, nous proposons une perspective écosystémique de l’engagement en matière de santé, en décrivant les principaux éléments individuels, organisationnels et systémiques qui encouragent des relations réciproques et efficaces entre tous les partenaires, afin de réunir les conditions d’une co-production de la santé et des soins de santé. Nous soutenons que la création d’un écosystème favorable au partenariat exige : (1) la création de « carrefours » locaux et nationaux pour faciliter l’apprentissage et le renforcement des capacités dans un ensemble de domaines, de populations et de contextes d’engagement; (2) le soutien de partenariats réciproques fondés sur un leadership partagé et (3) le renforcement des capacités de recherche, d’évaluation et de formation conjointe de tous les partenaires afin de soutenir les pratiques réflexives favorables à l’engagement dans le but d’entraîner un changement effectif.
Introduction
L’engagement des patients et des citoyens s’implante dans de nombreux organismes de soins de santé au Canada et à l’étranger. Il existe un savoir-faire local grandissant, de même qu’une compréhension croissante des éléments qui facilitent la création de milieux propices à l’engagement au niveau local. Ces projets pilotes et leurs organismes d’attache donnent des résultats prometteurs, mais exigent un environnement favorable pour avoir un impact systémique et pérenne sur les soins de santé.
En guise d’article de synthèse pour ce numéro spécial de Healthcare Quarterly, nous proposons une perspective écosystémique de l’engagement des patients et des citoyens en matière de santé, en soulignant les éléments importants aux niveaux individuel, organisationnel et systémique qui favorisent des relations d’engagement réciproques entre patients, cliniciens, citoyens et dirigeants du système de santé. Si l’on admet que les soins de santé sont une activité humaine, fondée sur des relations, le partenariat est une condition essentielle à la production conjointe de la santé et des soins de santé. À l’aide d’exemples tirés d’articles de ce numéro spécial, nous illustrons des éléments favorables à tous les niveaux de l’écosystème de santé en vue de tisser des partenariats efficaces au service de l’amélioration des soins de santé.
Une perspective écosystémique et réciproque des relations de l’engagement du patient et du citoyen
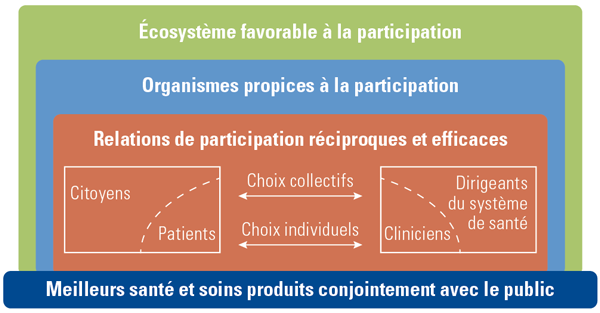
Les écosystèmes sont des collectifs d’individus qui interagissent avec leur environnement (Gurevitch et al. 2002 : 522). Les écosystèmes ont la nature d’un « holon » : ils sont constitués d’entités constituant un ensemble, faisant eux-mêmes partie d’un système plus vaste (atomes, cellules, organismes, planète, etc.) dont les niveaux interagissant de manière dynamique les uns avec les autres (Koestler 1967 : 48). Dans le secteur de la santé, les personnes sont intégrées aux organisations et aux systèmes de santé avec lesquels elles interagissent (Mella et Gazzola 2017). La perspective écosystémique de l’engagement du patient et du citoyen nous rappelle que les soins de santé, par leur essence, concernent les relations entre les personnes. Cette perspective souligne en outre l’idée selon laquelle ces relations interagissent avec l’environnement et sont influencées par celui-ci (p. ex. les communautés, les contextes économique et politique, les organisations et systèmes de soins de santé) (Figure 1).
FIGURE 1.Une perspective écosystémique et réciproque des relations d’environnement du patient et du citoyen
Une perspective réciproque de l’engagement met en lumière l’idée que le patient et le citoyen ne sont pas seulement mobilisés par les professionnels de la santé (qui fixent les objectifs et décident de qui participera ou non). En effet, cette perspective préconise la mobilisation du patient et du citoyen en tant que partenaires à part entière d’une équipe constituée de cliniciens, de chercheurs et de décideurs, afin de partager la responsabilité des choix de santé individuels et collectifs (Boivin et al. 2018). Cette approche d’engagement réciproque s’appuie sur le postulat selon lequel la santé est coproduite par le patient et le citoyen (reconnus en tant que soignants pour eux-mêmes et pour autrui) (Barr et al. 2003).
Éléments de soutien à l’engagement aux niveaux individuel, organisationnel et systémique
Les articles de ce numéro spécial illustrent un certain nombre d’éléments importants aux niveaux individuel, organisationnel et systémique qui soutiennent (ou entravent) un engagement efficace et réciproque entre patients, cliniciens, citoyens et dirigeants du système de santé (Tableau 1).
TABLEAU 1. Exemples d’éléments de soutien à l’engagement aux niveaux individuel, organisationnel et systémique
| Niveaux de soutien à l’engagement | Éléments de soutien à l’engagement |
| Niveau individuel |
|
|
|
| Niveau systémique |
|
Au niveau individuel, tous les partenaires doivent découvrir et développer leurs compétences et leurs ressources personnelles en vue de nouer des relations productives avec des personnes qui ont des intérêts, des connaissances et des perspectives distincts. Cela signifie comprendre que chaque personne apporte une expertise distincte et complémentaire (p. ex. connaissances du patient issues de l’expérience vécue d’une maladie, capacités de diagnostic et expérience clinique du professionnel de la santé, méthodes de recherche d’un scientifique, expérience de gestion d’un dirigeant) (Flora 2013). Le travail en partenariat exige également des compétences interculturelles, notamment la capacité d’appréhender les problèmes à partir de plusieurs points de vue, de faire face aux incertitudes et de partager le leadership et le pouvoir (Kahane 2017). L’établissement de liens avec des pairs (p. ex. la mise en relation de patients partenaires avec une communauté élargie de pairs) ainsi qu’un mentorat axé sur l’expérience d’engagement (p. ex. des patients, cliniciens et gestionnaires disposant d’une expérience approfondie de partenariats) peuvent également contribuer à renforcer la capacité individuelle à participer plus efficacement (Boivin et al. 2014). Dans ce numéro, des articles de Rowland et de ses collègues, ainsi que celui de Canfield, soulignent les nombreux rôles que peuvent occuper les patients partenaires dans le système de santé : par exemple, planifier, concevoir, conseiller, interroger, évaluer, recruter et former. De plus en plus, les organismes demandent aux patients et à leurs proches non seulement d’être « une voix de plus », mais également d’assumer des fonctions de leadership (Canfield 2018; Rowland et al. 2018). Dans ce contexte, il est primordial de recruter et de préparer les patients et leurs proches. Le recrutement commence par des attributions et des rôles bien définis, ainsi que par une définition rigoureuse des fonctions et des responsabilités des patients et des professionnels avec lesquels ils travailleront en partenariat. La capacité et la volonté de mieux définir ces rôles et responsabilités s’accentuent tandis qu’on réalise que les formes de savoir peuvent être complémentaires et que l’expertise n’est pas strictement l’apanage des professionnels. Les patients et leurs proches peuvent occuper le rôle de courtiers de connaissances pour conjuguer et appliquer les connaissances de l’écosystème de la santé dans l’ensemble des communautés, mais ils peuvent également redéfinir les priorités en apportant des solutions pragmatiques aux défis du système de santé (Pomey et al. 2018).
Comme le révèlent plusieurs articles de ce numéro spécial, les organismes peuvent créer des conditions qui facilitent (ou entravent) les relations d’engagement efficaces entre patients, cliniciens et dirigeants du système de santé. S’appuyant sur le concept de « milieux propices à l’engagement », certains auteurs décrivent des structures institutionnelles salutaires pour les pratiques d’engagement efficaces, notamment la capacité de recruter (p. ex. cadre de compétences pour les patients et cliniciens partenaires, experts locaux en recrutement et en appariement de partenaires, développement de répertoires de patients partenaires) et la possibilité de former les patients et leurs partenaires conjointement afin qu’ils travaillent efficacement ensemble. Le conflit productif est un aspect normal de la création de partenariats (Jagosh et al. 2015); la résolution locale des conflits et les capacités de médiation sont également des structures organisationnelles importantes. O’Connor et ses collègues soulignent l’importance des leaders et des « champions » aux divers niveaux d’un organisme pour établir l’infrastructure nécessaire et promouvoir un changement d’attitudes et de culture propice à l’engagement (O’Connor et al. 2018). Le positionnement stratégique et une bonne communication vont de pair avec les structures de soutien méthodologiques. Les dirigeants locaux jouent également un rôle important dans la promotion de l’adaptation du milieu de travail afin de réduire les obstacles à l’engagement des groupes vulnérables. La reconnaissance des partenaires va également au-delà de la simple reconnaissance : elle doit être ancrée dans un statut institutionnel reconnu et une rémunération juste et équitable (Canfield 2018). Le développement d’une infrastructure partagée pour le recrutement, la formation et le mentorat tout au long du cycle de l’engagement est également important. L’expérience des organismes de santé locaux et régionaux du Québec montre que les organismes de santé doivent être agiles et réactifs pour que la construction de ces infrastructures d’engagement s’adapte au contexte local (Pomey et al. 2018).
L’évaluation est un autre mécanisme essentiel qui permet de créer des environnements d’apprentissage propices à l’engagement. Abelson et ses collègues (2018) montrent que l’évaluation ne constitue pas une activité isolée et qu’elle peut aider les personnes, équipes et organismes à réfléchir à leur relation et à apprendre à mieux dialoguer en utilisant un ensemble grandissant d’outils et de méthodes d’évaluation. L’évaluation aide non seulement les organismes à mieux communiquer la pertinence et l’efficacité de l’engagement du patient et du public, elle renforce également les relations de travail des patients et des professionnels de la santé, ainsi que leur capacité à mener à bien des projets d’envergure. La conception et la promotion d’un programme d’évaluation raisonné contribue à la planification et au suivi de l’engagement, ainsi qu’au soutien de pratiques de participation éthiques et équitables.
Ces infrastructures organisationnelles ne sont pas statiques et séparées les unes des autres. Faber et al. (2018) présentent les organismes de soins de santé sous la forme « d’organismes vivants » pour ce qui regarde l’adoption, la mise en oeuvre et la transformation de pratiques d’engagement. Leur article laisse entendre que les champions et utilisateurs précoces, à la fois du « haut » et du « bas » de l’organisme, peuvent soutenir des initiatives d’engagement qui influenceront la culture, le degré d’engagement, le développement de l’infrastructure et l’identité de l’organisme (allant même jusqu’à devenir une « marque de commerce » pour l’établissement). Faber et al. montrent également que le mouvement en faveur de l’engagement n’est
pas irréversible et peut être remis en cause ou repoussé, en particulier s’il touche à des activités sensibles telles que l’évaluation des pratiques professionnelles.
Enfin, les facteurs systémiques peuvent influencer (et être influencés par) les pratiques d’engagement aux niveaux organisationnel et individuel. La création de « carrefours » constitue un élément systémique central de l’écosystème de soutien à l’engagement. Ces carrefours prennent la forme d’établissements, d’espaces et d’activités consacrés à l’apprentissage mutuel entre organismes, dirigeants, méthodes et populations. Ces carrefours sont importants, car les pratiques d’engagement se produisent dans des contextes qui n’interagissent pas naturellement les uns avec les autres (p. ex. participation aux soins individuels, à la recherche, à la formation, aux politiques et à l’établissement de priorités), mais qui se heurtent à des questions méthodologiques et à des défis communs (stratégie de recrutement, définition et mesure de la réussite, gestion des déséquilibres de pouvoir). Ainsi, ces pratiques profitent du partage des expériences et des compétences.
L’article de Fancott (2018) décrit comment, depuis quelques années, la Fondation canadienne pour l’amélioration des services de santé (FCASS) occupe la place de carrefour national de l’engagement des patients à l’amélioration de la qualité dans divers établissements de soins de santé du Canada. En soutenant des projets collaboratifs, projets pilotes et communautés de pratiques proposés par des organismes et dirigeants de la santé, la FCASS sert de catalyseur au renforcement de la capacité individuelle, organisationnelle et systémique. L’exemple de la FCASS illustre également les interactions bilatérales entre les niveaux systémique, organisationnel et individuel : tandis que des entités nationales comme la FCASS peuvent soutenir des équipes et établissements de santé locaux au moyen de ressources communes et de possibilités de réseautage, les dirigeants locaux peuvent orienter le dialogue national au moyen d’études de cas, de ressources et d’apprentissages concrets. En effet, les communautés actives dans le domaine de l’engagement ne sont pas organisées de façon hiérarchiques (le niveau national ne dirige pas les initiatives locales), mais plutôt en holarchies (il se produit des interactions bidirectionnelles entre les initiatives locales et les structures de soutien systémiques). Cette réalité a d’importantes répercussions politiques sur l’avenir de l’engagement des patients et des citoyens au Canada, car elle exige un leadership à tous les niveaux du système de santé, dont une collaboration des gouvernements national et provinciaux avec les établissements et responsables locaux des soins de santé.
L’exemple de Teare et Keller (2018), en Saskatchewan, illustre un autre type de carrefour d’engagement (au niveau provincial), qui crée une infrastructure commune entre deux domaines d’engagement (la recherche et l’amélioration de la qualité) afin de faciliter l’apprentissage mutuel et le partage de ressources. En intégrant son unité de soutien à la recherche axée sur le patient (dotée d’un mandat consacré à la recherche sur l’engagement des patients) au sein du Saskatchewan Health Quality Council (qui possède déjà une expertise en matière d’engagement des patients à l’amélioration de la qualité), la Saskatchewan a exploité des ressources existantes (p. ex. matériel de recrutement et formation) pour renforcer le potentiel de transformation des pratiques d’engagement. Le Centre d’excellence sur le partenariat avec les patients et le public (ceppp.ca) constitue un autre exemple de pôle d’engagement qui soutien la science et les pratique d’engagement dans plusieurs domaines (recherche, soins, éducation et communauté) à divers niveaux du système de santé (local, provincial, national et international).
Tous ces exemples illustrent la complexité de l’écosystème embryonnaire sur l’engagement des patients et des citoyens au Canada : des organismes « souches » développent une expertise d’engagement pour un contexte et une population précis (p. ex. organismes de santé locaux ou instituts de recherche qui intègrent des pratiques d’engagement à leurs programmes et populations) tandis que des organismes « pivots » font office de relais transversaux pour encourager l’apprentissage mutuel entre méthodes, populations et contextes d’engagement.
Comme l’illustrent plusieurs articles de ce numéro, la communauté canadienne sur l’engagement des patients et des citoyens est confrontée à des défis communs qui peuvent être résolus à l’aide de collaboration internationales et nationales. Par exemple, de nombreux organismes de soins de santé sont maintenant dotés d’un personnel spécialisé dans le recrutement de patients partenaires pour les activités d’amélioration de la qualité, ainsi que d’indicateurs élémentaires pour suivre les activités et résultats à court terme. Cependant, beaucoup se heurtent toujours à des questions fondamentales communes auxquelles une réponse locale n’est que partiellement possible (p. ex. effet à long terme, efficacité comparative de diverses méthodes d’engagement, outils de suivi validés pour éviter un engagement purement symbolique). Les responsables des politiques doivent reconnaître la nécessité d’un financement, d’un soutien et d’une infrastructure consacrés à la science de l’engagement afin de faire progresser les méthodes et les pratiques. En un sens, le défi qui consiste à équilibrer le soutien pour la mise en oeuvre des pratiques et pour la science de l’engagement est similaire à celui que doivent relever d’autres activités dites « horizontales » dans le secteur de la santé (amélioration de la qualité, science de la mise en oeuvre, science de l’application des connaissances) et trouve un echo dans la littérature internationale sur l’engagement du patient et du public (Carman et al. 2013; Frank et al. 2015; Tritter et McCallum 2006).
Conclusion
Bien que l’engagement des patient et des citoyens s’implante dans de nombreux organismes de soins de santé canadiens, les équipes de professionnels doivent non seulement comprendre comment leur milieu favorise l’engagement du patient et de ses proches, mais également comment il limite leur capacité à y contribuer véritablement. Un écosystème sain s’impose pour maintenir des relations efficaces entre patients, cliniciens, citoyens et dirigeants du système de santé. Un corpus croissant de données probantes décrit les principales mesures de soutien favorables à l’engagement aux niveaux individuel, organisationnel et systémique. Dans le contexte canadien, les éléments essentiels pour renforcer cet écosystème comprennent : (1) la création de « carrefours » locaux, provinciaux et nationaux qui faciliteront l’apprentissage mutuel et le renforcement des capacités dans tous les domaines, populations et contextes d’engagement; (2) le renforcement de partenariats réciproques fondés sur un leadership partagé (équilibre entre l’engagement « interne » du patient établi par le professionnel et l’engagement « externe » du professionnel établi par le patient et le citoyen); et (3) le renforcement des capacités de recherche, d’évaluation et de formation conjointe chez tous les partenaires afin de soutenir les pratiques d’engagement réflexives en vue d’entraîner un changement véritable. Fondée sur l’idée que les soins de santé sont, à la base, une activité humaine relationnelle, la création d’un écosystème favorable aux partenariats avec le patient et le citoyen est une condition préalable à la coproduction de la santé et des soins de santé.
Références
Veuillez vous reporter à la liste dans la version anglaise
About the Author(s)
Antoine Boivin, MD, PhD, holds the Canada Research Chair in Patient and Public Partnership. His research focuses on patient and citizen engagement in community healthcare, research, quality improvement and end-of-life care. He is co-director of the Centre of Excellence on Partnership with Patients and the Public and of the Quebec SUPPORT Unit strategy for patient and public partnership.
Vincent Dumez, MSc, is a global leader in the promotion of the patient partnership concept, having lived experience with severe chronic diseases. Vincent is co-director of the Centre of Excellence on Partnership with Patients and the Public at the University of Montreal. He was recently appointed to the Advisory Council on the Implementation of National Pharmacare in Canada and is also a healthcare strategist for many institutions in Canada and internationally.
Carol Fancott, PT, PhD, is director, Patient and Citizen Engagement and Northern and Indigenous Health, at the Canadian Foundation for Healthcare Improvement.
Audrey L’Espérance, PhD, is a research associate and strategic advisor at the Centre of Excellence on Partnership with Patients and the Public. Her current work focuses on the evaluation of patient and public partnership in the health ecosystem.
Au sujet des auteurs
Antoine Boivin, MD, PhD, est titulaire de la Chaire de recherche du Canada sur le partenariat avec les patients et le public. Ses recherches portent sur l’engagement des patients et des citoyens en santé communautaires, en recherche, dans l’amélioration de la qualité et dans les soins de fin de vie. Il est codirecteur du Centre d’excellence sur le partenariat avec les patients et le public et coresponsable de la stratégie de recherche en partenariat avec les patients et le public de l’Unité SOUTIEN du Québec.
Vincent Dumez, MSc, est un chef de file mondial en promotion du concept de partenariat avec le patient, ayant lui-même une expérience vécue de maladies chroniques graves. Il est codirecteur du Centre d’excellence sur le partenariat avec les patients et le public de l’Université de Montréal. Il a récemment été nommé au Conseil consultatif sur la mise en oeuvre d’un régime national d’assurance-médicaments au Canada et il est également stratège en soins de santé pour de nombreux établissements au Canada et à l’étranger.
Carol Fancott, PT, PhD, est directrice de l’Engagement du patient et du citoyen et de la Santé du Nord et des Autochtones à la Fondation canadienne pour l’amélioration des services de santé.
Audrey L’Espérance, PhD, est associée de recherche et conseillère stratégique au Centre d’excellence sur le partenariat avec les patients et le public. Ses travaux actuels portent sur l’évaluation du partenariat avec les patients et public dans l’écosystème de la santé.
References
Abelson, J., A. Humphrey, A. Syrowatka, J. Bidonde and M. Judd. 2018. “Evaluating Patient, Family and Public Engagement in Health Services Improvement and System Redesign.” Healthcare Quarterly 21(Special Issue): 61–67. doi:10.12927/hcq.2018.25636.
Barr, V.J., S. Robinson, B. Marin-Link, L. Underhill, A. Dotts, D. Ravensdale et al. 2003. “The Expanded Chronic Care Model: An Integration of Concepts and Strategies from Population Health Promotion and the Chronic Care Model.” Healthcare Quarterly 7(1): 73–82. doi:10.12927/hcq.2003.16763.
Boivin, A., L. Flora, V. Dumez, A. L’Espérance, A. Berkesse and F.-P. Gauvin. 2018. “Co-construire la santé en partenariat avec les patients et le public : historique, approche et impacts du « modèle de Montréal ».” In C. Hervé and M. Stanton-Jean, eds. Éthique biomédicale et normes juridiques. Paris, FR: Dalloz.
Boivin, A., P. Lehoux, J. Burgers and R. Grol. 2014. “What Are the Key Ingredients for Effective Public Involvement in Health Care Improvement and Policy Decisions? A Randomized Trial Process Evaluation.” Milbank Quarterly 92(2): 319–50. doi:10.1111/1468-0009.12060.
Canfield, C. 2018. “The Capacity for Patient Engagement: What Patient Experiences Tell Us About What’s Ahead.” Healthcare Quarterly 21(Special Issue): 68–72. doi:10.12927/hcq.2018.25635.
Carman, K.L., P. Dardess, M. Maurer, S. Sofaer, K. Adams, C. Bechtel et al. 2013. “Patient and Family Engagement: A Framework for Understanding the Elements and Developing Interventions and Policies.” Health Affairs 32(2): 223–31. doi:10.1377/hlthaff.2012.1133.
Faber, M.J., T.W. Vijn, M. Jillissen, D. Grim and J.A.M. Kremer. 2018. “Implementation of Patient Engagement in the Netherlands: A Stimulating Environment within a Large Academic Medical Centre.” Healthcare Quarterly 21(Special Issue): 50–55. doi:10.12927/hcq.2018.25638.
Fancott, C., G.R. Baker, M. Judd, A. Humphrey and A. Morin. 2018. “Supporting Patient and Family Engagement for Healthcare Improvement: Reflections on ‘Engagement-Capable Environments’ in Pan-Canadian Learning Collaboratives.” Healthcare Quarterly 21(Special Issue): 12–30. doi:10.12927/hcq.2018.25642.
Flora, L. 2013. « Savoirs expe?rientiels des malades, pratiques collaboratives avec les professionnels de sante? : e?tat des lieux. » Éducation permanente 195: 59–72.
Frank, L., L. Forsythe, L. Ellis, S. Schrandt, S. Sheridan, J. Gerson et al. 2015. “Conceptual and Practical Foundations of Patient Engagement in Research at the Patient-Centered Outcomes Research Institute.” Quality of Life Research 24(5): 1033–41. doi:10.1007/s11136-014-0893-3.
Gurevitch, J., S.M. Scheiner and G.A. Fox. 2002. The Ecology of Plants. Sunderland, MA: Sinauer Associates.
Jagosh, J., P.L. Bush, J. Salsberg, A.C. Macaulay, T. Greenhalgh, G. Wong et al. 2015. “A Realist Evaluation of Community-Based Participatory Research: Partnership Synergy, Trust Building and Related Ripple Effects.” BMC Public Health 15(1): 725. doi:10.1186/s12889-015-1949-1.
Kahane, A. 2017. Collaborating with the Enemy: How to Work with People You Don’t Agree With or Like or Trust. Oakland, CA: Berrett-Koehler Publishers.
Koestler, A. 1967. The Ghost in the Machine. 1990 reprint ed. London, UK: Penguin Group.
Mella, P. and P. Gazzola. 2017. “The Holonic View of Organizations and Firms.” Systems Research and Behavioral Science 34(3): 354–74.
O’Connor, P., M. Di Carlo and J.-L. Rouleau. 2018. “The Leadership and Organizational Context Required to Support Patient Partnerships.” Healthcare Quarterly 21(Special Issue): 31–37. doi:10.12927/hcq.2018.25641.
Pomey, M.-P., P. Lebel, N. Clavel, É. Morin, M. Morin, C. Neault, B. Tétreault and A.-P. Ewalds Mulliez. 2018. “Development of Patient-Inclusive Teams: Toward a Structured Methodology.” Healthcare Quarterly 21(Special Issue): 38–44. doi:10.12927/hcq.2018.25640.
Rowland, P., M. Brosseau and C. Houle. 2018. “Patient Roles in Engagement-Capable Environments: Multiple Perspectives.” Healthcare Quarterly 21(Special Issue): 45–49. doi:10.12927/hcq.2018.25639.
Teare, G. and M. Keller. 2018. “Bringing Together Research and Quality Improvement: The Saskatchewan Approach.” Healthcare Quarterly 21(Special Issue): 56–60. doi:10.12927/hcq.2018.25637.
Tritter, J.Q. and A. McCallum. 2006. “The Snakes and Ladders of User Involvement: Moving Beyond Arnstein.” Health Policy 76(2): 156–68.
Comments
Be the first to comment on this!
Personal Subscriber? Sign In
Note: Please enter a display name. Your email address will not be publically displayed